Phục hồi chức năng sau phẫu thuật kết hợp xương gãy xương đòn
Can thiệp phẫu thuật trong gãy xương đòn cần được phục hồi chức năng sớm và đúng cách. Những lưu ý giai đoạn đầu cần có những lưu ý riêng để đảm bảo độ vững của xương, nhưng cần tập để tránh hạn chế vận động khớp vai.
PHỤC HỒI CHỨC NĂNG SAU PHẪU THUẬT KẾT HỢP XƯƠNG GÃY XƯƠNG ĐÒN
Mục lục bài viết
I. ĐẠI CƯƠNG:
1. Nhắc lại giải phẫu lâm sàng
Xương đòn nằm dưới da giữa xương ức và xương bả vai, và nó nối cánh tay với cơ thể. Điểm đặc biệt giữa các xương dài là đường cong kép hình chữ S của xương đòn, lồi ở giữa và lõm ở hai bên. Đường viền này cho phép xương đòn hoạt động như một thanh chống cho chi trên, đồng thời bảo vệ và cho phép các mạch máu ở nách và đám rối thần kinh cánh tay đi qua.
2. Gãy xương đòn
Gãy xương đòn là chấn thương rất phổ biến ở người lớn (2–5%) và trẻ em (10–15%) và chiếm 44–66% trong tất cả các trường hợp gãy xương vai. Đó là gãy xương phổ biến nhất của thời thơ ấu.
3. Cơ chế chấn thương gây gãy xương đòn:
Những người trẻ tuổi do các cơ chế lực tác động mức từ trung bình đến cao, chẳng hạn như tai nạn xe cơ giới hoặc chấn thương thể thao, trong khi ở người cao tuổi thường do ngã lực tác động thấp hơn.
Xương đòn là liên kết xương duy nhất giữa chi trên và thân. Do vị trí nông dưới da và có nhiều lực cơ và dây chằng tác dụng lên nó, xương đòn rất dễ bị gãy. Vì trục giữa của xương đòn là đoạn mỏng nhất và không chứa các dây chằng nên đây là vị trí dễ bị gãy nhất.
– Theo truyền thống, việc ngã vào một bàn tay đang dang rộng được coi là cơ chế phổ biến.
– Do lực tác động trực tiếp lên vai chiếm tỷ lệ 87%
– Do ngã trực tiếp vào vai bên.
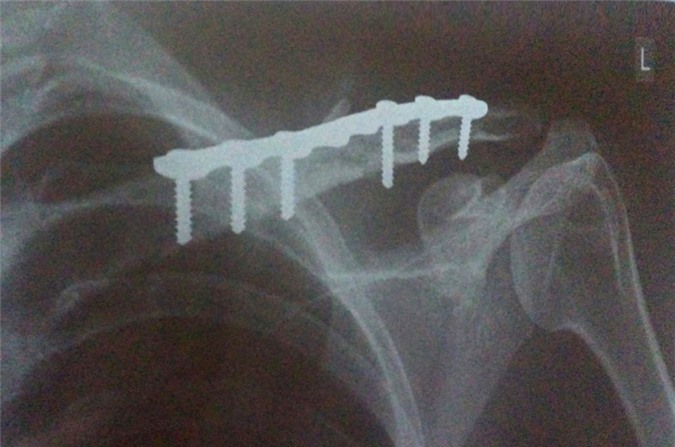
4. Dịch tễ học
Gãy xương đòn chiếm 2% đến 10% trong tất cả các trường hợp gãy xương. Gãy xương đòn
• Ảnh hưởng đến 1 trên 1000 người mỗi năm
• Là loại gãy xương phổ biến nhất trong thời thơ ấu
• Khoảng 2/3 số trường hợp gãy xương đòn xảy ra ở nam giới.
• Gãy xương đòn phân bố 2 bên, với 2 đỉnh là nam giới dưới 25 tuổi (chấn thương thể thao) và bệnh nhân trên 55 tuổi (té ngã).
• Gãy 1/3 giữa xương đòn chiếm 69%, sau đó là gãy 1/3 trên xương đòn ở 28% trường hợp và 1/3 trên xương đòn ở 3% trường hợp.
• Chiếm tới 10% tổng số ca gãy xương liên quan đến thể thao và có thời gian trở lại thi đấu lâu thứ ba và 20% không thể trở lại thi đấu.
5. Phân loại gãy xương đòn
Gãy xương đòn thường được mô tả bằng cách sử dụng hệ thống phân loại Allman, chia xương đòn thành 3 nhóm dựa trên vị trí, sau đó được Neer sửa đổi (trong đó Nhóm II được phân loại thành 3 loại).
- Nhóm I: Gãy 1/3 giữa hoặc gãy thân giữa (vị trí phổ biến nhất),
- Nhóm II: Gãy 1/3 ngoài hoặc 1/3 ngoài.
- Nhóm III: Gãy 1/3 trong.
Phân loại của Robinson cụ thể hơn đối với các kiểu gãy khác nhau ở 1/3 giữa, trong khi phân loại của Craig cụ thể hơn đối với gãy 1/3 bên.
6. Chọn giải pháp can thiệp trong điều trị gẫy xương đòn:
Gãy xương đòn được điều trị bằng phẫu thuật hoặc bảo tồn dựa trên nhiều yếu tố bao gồm vị trí (giữa trục, đầu xa, đầu gần), tính chất (di lệch, không di lệch, dập) của vết gãy, chấn thương hở, tuổi tác và tổn thương mạch máu thần kinh.
6.1. Điều trị bảo tồn với băng cố định và phục hồi chức năng sau đó.
Chỉ định đối với các trường hợp gãy xương không di lệch.Tuy nhiên điều trị bảo tồn các trường hợp gãy xương đòn di lệch làm tăng tỷ lệ tái chấn thương, tăng thời gian quay trở lại chơi thể thao và chức năng vai dưới mức tối ưu, thứ phát sau sự liền xương đòn và do làm ngắn xương sau lành, dẫn đến biến dạng lồng ngực. rối loạn vận động.
Tương tự như vậy, điều trị bảo tồn các gãy xương di lệch bên ở bệnh nhân thể thao đã được chứng minh là dẫn đến tỷ lệ không liền khớp cao và sau đó là suy giảm chức năng vai. Vì vậy, đối với cá nhân vận động viên, can thiệp phẫu thuật thường được thực hiện đối với gãy xương di lệch bên và được khuyến nghị cho gãy xương giữa trục di lệch hoàn toàn, rút ngắn >2 cm hoặc bị dập.
6.2. Điều trị phẫu thuật
Mục tiêu chính của phương pháp điều trị này là sử dụng nẹp đảm bảo tính giải phẫu của xương nhất có thể. Một số chỉ định điều trị phẫu thuật gãy xương đòn:
– Sự dịch chuyển nghiêm trọng gây ra bởi vết cắt với kết quả là da bị gập góc và căng lên đủ nghiêm trọng để đe dọa tính toàn vẹn của da và không đáp ứng với phương pháp nắn chỉnh kín.
– Triệu chứng không liên kết như rối loạn chức năng đai vai, tổn thương thần kinh mạch máu.
– Tổn thương hoặc tổn thương mạch máu thần kinh tiến triển hoặc không hồi phục sau khi nắn kín vết gãy.
– Gãy xương hở.
– Gãy xương đòn loại II (di lệch).
– Đa chấn thương, khi bệnh nhân muốn di chuyển và các phương pháp cố định kín là không thực tế hoặc có thể thực hiện được.
– Bồng bềnh vai.
– Không có khả năng chịu đựng sự bất động khép kín như các vấn đề về thần kinh của bệnh Parkinson, rối loạn co giật.
– Lý do thẩm mỹ.
– Các chỉ định tương đối bao gồm rút ngắn hơn 15 đến 20 mm và di lệch hơn chiều rộng của xương đòn.
II. PHỤC HỒI CHỨC NĂNG SAU PHẪU THUẬT KẾT HỢP XƯƠNG GÃY XƯƠNG ĐÒN
1. Mục đích:
Cải thiện và phục hồi chức năng của vai đối với các hoạt động sinh hoạt hàng ngày, hoạt động nghề nghiệp và thể thao.
Thời gian liền thường khoảng từ 18 đến 28 tuần sau chấn thương. Vì vậy, cần phải theo dõi thường xuyên để kiểm tra xem vị trí gãy xương có được liên kết đúng cách hay không. Từ đó, phác đồ phục hồi chức năng cũng có thể thay đổi dựa trên tính cá thể của từng bệnh nhân.
2. Giai đoạn một: 0 đến 6 tuần sau phẫu thuật
2.1. Mục tiêu:
a) Bảo vệ xương đòn bị gãy
b) Ngăn ngừa cứng khớp vai
c) Kiểm soát cơn đau và sưng tấy
d) Phòng ngừa teo cơ cứng khớp
e) Phục hồi lại tầm vận động
2.2. Các can thiệp:
– Các kỹ thuật vật lý trị liệu: chỉ định các kỹ thuật điện trị liệu, vận động trị liệu với các khớp tự do không bị cố định để tránh teo cơ cứng khớp và tạo điều kiện cho quá trình can xương sớm và hoàn thiện
– Đai hỗ trợ: Sử dụng đai hầu hết thời gian trong 2 tuần đầu tiên. Bác sĩ sẽ cung cấp thêm cho bạn hướng dẫn sử dụng băng đai khi bạn đến văn phòng hậu phẫu. Tháo dây đai 4 hoặc 5 lần/ngày khi tiến hành điều trị phục hồi chức năng và tập luyện.
– Đối với cánh tay bị mổ:
+ Không tập: Không nâng cao cánh tay bị thương trên 90 độ trong bất kỳ mặt phẳng nào trong 6 tuần đầu sau phẫu thuật.
+ Không nhấc bất kỳ vật nào nặng hơn 1 hoặc 2 pound bằng cánh tay bị thương trong 6 tuần đầu tiên.
+ Tránh các động tác kéo dãn quá mức, xoay ngoài/trong trong 6 tuần đầu tiên.
+ Tắm rửa: Có thể tắm vòi sen hoặc tắm ngâm vùng vết mổ. Để tắm dưới cánh tay mổ, gập quá cổ tay và cho phép cánh táy tác xa cơ thể để đảm bảo an toàn cho vết mổ
2.3. Chương trình:
– Chườm đá
- Ngày mỗi tuần: 7 ngày, khi cần thiết 15- 20 phút
- Số lần mỗi ngày: 4-5
– Kéo dãn/Tập vận động thụ động và vận động chủ động
+ Số ngày mỗi tuần: 7 ngày. Số lần mỗi ngày: 4-5 lần
+ Chương trình tập:
- Bài tập con lắc
- Nằm ngửa xoay ngoài
- Nằm ngửa, vận động trợ giúp gập vai, nâng tay ≤ 90 độ
- Bài tập đẳng trường xoay trong xoay ngoài ở vị trí cánh tay trung tính
- Tập khuỷu tay và cẳng tay chủ động trong khi vai cố định
- Bài tập bóp bóng
- Di động xương bả vai
3. Giai đoạn hai: 7 đến 12 tuần sau phẫu thuật
3.1. Mục tiêu:
- Bảo vệ xương bị gãy
- Cải thiện tầm vận động khớp vai
- Bắt đầu tập mạnh cơ từ từ tăng dần
3.2. Các can thiệp
– Các kỹ thuật vật lý trị liệu: chỉ định các kỹ thuật điện trị liệu, vận động trị liệu với các khớp tự do không bị cố định để tránh teo cơ cứng khớp và tạo điều kiện cho quá trình can xương sớm và hoàn thiện
– Sử dụng đai hỗ trợ khớp vai: Chỉ dùng khi bác sĩ thấy cần thiết.
– Sử dụng tay vai mổ: Tâp hết tầm vận động ở các tầm theo mọi mặt phẳng vận động của đai vai.Những vấn đề cần cân nhắc:
- Không nâng vật nặng hơn 0,5 hoặc 1kg.
- Tránh đẩy mạnh hoặc các hoạt động kéo. Quặt tay ra sau lưng hoặc với bàn tay phía sau đầu.
– Tắm: Giống như giai đoạn 1 và các lưu ý ở trên
3.3. Chương trình tập luyện
– Vận động kéo dãn/tập vận động chủ động:
- Số ngày mỗi tuần: 7
- Số lần mỗi ngày: 1 đến 3
- Tập luyện cụ thể
- Nằm ngửa xoay ngoài
- Đứng Xoay ngoài
- Nằm ngửa vận dộng trợ giúp gập vai nâng cao cánh tay
- Nâng cao cánh tay trong mặt phảng vai
- Quặt tay ra sau đến mức độ ngang thắt lưng.
- Khép vai ở mặt phẳng ngang (chỉ với động tác chủ động)
- Tay với ra sau đầu
- Xoay ngoài dạng vai đến 90 độ
- Tập cản giác bản thể
- Xoay trong 90 độ ở tư thế nằm nghiêng
– Tập mạnh cơ/linh hoạt
- Xoay trong và xoay ngoài
- Gập cơ nhị đầu
- Ép vào tường
- Đấm ra trước
– Tập mạnh cơ và tăng sức mạnh
- Xoay ngoài với tư thế nằm nghiêng bên lành
- Nằm ngửa
- Tập chống đẩy
- Tập nâng vật nặng
- Đứng xoay vai
- Co cơ nhị đầu dẳng trương
- Thăng bằng theo nhịp điệu
- Cac bài tập nhịp điệu vai cánh tay
4. Giai đoan 3: Từ 13 đến 18 tuần sau mổ
4.1. Mục tiêu:
- Bảo vệ vết mổ
- Phục hồi hoàn toàm tầm vận động
- Tiếp tục tập kháng trở tăng tiến
4.2. Các hoạt động cho bên mổ:
Tham gia mọi hoạt động trong các chức năng sinh hoạt hàng ngày như mặc, cởi quần áo. Vệ sinh cá nhân. Ăn uống tắm rửa….Có thể nâng cánh tay xa khỏi thân mình tuy nhiên không nên nâng tay khi mang vật nặng hơn 0,5kg. Bất kỳ một hoạt động chủ động ép hoặc kéo có thể gây chấn thương đến chỗ đang lành xương. Không nâng vật nặng quá đầu.
4.3. Chương trình bài tập:
– Kéo dãn/tầm vận động: 7 ngày/tuần, 1 lần/ngày
- Bài tập đung đưa
- Đứng xoay ngoài/ mở cửa ra vào
- Đưa tay ra sau đầu
- Đứng gập vai ra phía trước
- Xoay trong đưa tay ra sau thắt lưng
- Nằm ngửa bắt chéo tay trước ngực
- Xoay trong nằm nghiêng (Kéo dãn khi ngủ)
- Xoay ngoài đến 90 độ ở tư thế dạng vai
– Tập mạnh cơ/linh hoạt: 7ngày/tuần. 1 lần/ngày
- Xoay ngoài cánh tay
- Xoay trong cánh tay
- Đứng ép từ phía trước
- Mạnh cơ
- Chống tay khi ngồi
- Gập cơ nhị đầu
– Mạnh cơ gia tăng sức mạnh: 7ngày/tuần. 1 lần/ngày
- Xoay ngoài cánh tay ở tư thế nằm nghiêng một bên
- Nằm sấp nâng tay từ mặt phẳng nghiêng
- Nằm sấp di động xương bả vai xoay cẳng tay ra ngoài
- Chèo thuyền ở tư thế nằm sấp
- Nằm sấp duỗi vai
- Gập vai ở tư thế dứng cho đến hết tầm vận động
- Vận động kháng trọng lực từ 0,5- 2,5kg
- Tập thăng bằng và rèn luyện cảm giác bản thể với KTV
- Rèn luyện trọng lượng ở mức độ giới hạn với bác sĩ từ tuần thứ 16
5. Giai đoạn 4: Từ tuần thứ 19 đến 28 tuần sau mổ
5.1. Mục tiêu:
- Các hoạt dộng chức năng tăng tiến
- Duy trì ROM hoàn toàn
- Mạnh cơ tăng tiến
- Tập thể thao và phục hồi lại mọi hoàn động bình thường
5.2. Chương trình bài tập
- Kéo dãn và ROM 5-7 ngày/tuần. 1lần /ngày bắt đầu các bài tập từ giai đoạn 3
- Kéo dãn và linh hoạt: bắt đầu các bài tập từ giai đoạn 3
- Kéo dãn và mạnh cơ: bắt đầu các bài tập từ giai đoạn 3
- Chương trình thỉnh thoảng ném và tập thể thao động tác qua đầu: Vài ngày/tuần và vài lần/ngày với KTV
III. KẾT LUẬN
• Điều trị cho bệnh nhân bị gãy xương đòn cần có sự kết hợp giữa các chuyên ngành từ bác sĩ khoa cấp cứu, bác sĩ phẫu thuật chỉnh hình, bác sĩ phục hồi chức năng và điều dưỡng
• Cần hội chẩn ngay với khoa chỉnh hình đối với những bệnh nhân bị tổn thương mạch máu thần kinh, gãy xương hở, da bị dập hoặc bất kỳ vết nứt nào trên da gần chỗ gãy xương.
• Điều trị không phẫu thuật là phương pháp điều trị đầu tay cho gãy xương không di lệch.
• Phẫu thuật là phương pháp điều trị thông thường đối với gãy xương bị di lệch, giúp cải thiện sớm hơn so với phương pháp điều trị bảo tồn.
• Thời gian cần thiết để chữa lành chỗ gãy xương có thể mất 8-12 tuần và hầu hết bệnh nhân đều có kết quả tốt.
• Phục hồi chức năng vận động sớm là một giải pháp quan trọng giúp cho người bệnh có thể phục hồi tốt chức năng sinh hoạt và vận động
Tài liệu tham khảo
1. Bộ Y tế, Hướng dẫn chẩn đoán, điều trị chuyên ngành phục hồi chức năng – Quyết định số 3109/QĐ-BYT Ngày 19/08/2014
2. Bộ Y tế, Hướng dẫn quy trình kỹ thuật chuyên ngành Phục hồi chức năng – Quyết định số: 54/QĐ-BYT ngày 06/01/2014
3. Broken collarbone rehab protocol- Post –Operative Rehabilitation
4. Jordon Young Institute (2021), Clavicle Fracture Rehabilitation protocol
5. Masachuset general hospital (2022), Rehabilitation protocol for Clavicle Fracture (Broken Collarbone)
Có thể bạn quan tâm

Trật khớp cùng vai đòn

Phục hồi chức năng gãy xương đòn
Phục hồi chức năng gãy thân xương cánh tay
Phục hồi chức năng gãy trên lồi cầu xương cánh tay
Phục hồi chức năng gãy mỏm khuỷu
Chẩn đoán và xử trí gãy xương hở
Phục hồi chức năng sau phẫu thuật gãy đầu trên xương cánh tay

